اقدامات و بررسیهای ضروری در مسمومیتها:
مسمومیت به معنای آسیب یا مرگ با سم(یک ماده شیمیایی که غالباً میکشد، میآزارد و یا در ارگانها اختلال ایجاد میکند.) میباشد. مسمومیت میتواند تصادفی یا از روی عمد باشد. برای مثال سالمندانی که در خواندن نام دارو دچار اشتباه میشوند و یا در افرادی که ناآگاهانه با مصرف افراطی داروها مسموم میشوند، اغلب در معرض قرارگیری مسمومیتهای شدید میباشند؛ همچنین است در افرادی که به قصد خود کشی دارو را به میزان افراطی مصرف می کنند یا ماده ای سمی می خورند.
واژههای مسمومیت و مصرف بیش از حد دارو، اغلب مترادف یکدیگر استفاده میشوند، به خصوص وقتی داروهای تجویزی عامل مسمومیت باشند، هر چند مصرف بیش از حد دارو ممکن است علایم بالینی مسمومیت ایجاد نکند.
مسمومیت به طور شایع در اطفال بین ۱ تا ۵ سال و نیز در کهنسالان روی میدهد. مصرف بیش از حد چه به صورت اقدام به خودکشی و یا هدفی ثانویه و یا این که در جریان سوء استفاده، اغلب در بالغین دیده میشود.

مسمومیت
بررسی عمومی مسمومیت:
بررسی عمومی مسموم به ۷ مرحله تقسیم میگردد:
۱-اقدامات اورژانس اولیه
۲-بررسی بالینی
۳-حذف سم از دستگاه گوارش، پوست، چشم یا خارج کردن مسموم از محل تماس و قطع استنشاق سم
۴-تجویز پادزهر
۵-حذف ماده جذب شده
۶-اقدامات حمایتی
۷-بستری و تحت نظر
اقدامات اورژانس:
به لحاظ آن که مسموم غالباً در شرایط بسیار وخیم(گاه با ایست قلبی تنفسی) قرار دارد اقدامات احیاء شامل لوله گذاری، برقراری تهویه و خونرسانی مناسب و بررسی تمام علائم حیاتی(حتی دمای بدن) حتماً باید انجام گیرد. بررسی”ضربان نبض” و”مانیتور کردن قلب” الزامی است. احتمال لوله گذاری در تراشه همیشه باید در نظر گرفته شود.
نکته:
در اولین برخورد با بیمار به اغماء رفته معمولاً “نالوکسان” mg 2 داخل وریدی(IV)، “تیامین” mgIV 100 و دکستروز ۵۰% به میزان IV ml50(در صورتی که تست قند خون افت قند را نشان دهد.) مورد استفاده قرار می گیرد، پس از گرفتن یک رگ و گرفتن نمونه خون جهت آزمایشات تجویز میشود.)
این کار در بیمارستان ها و مراکز درمانی و تحت نظر مستقیم پزشک صورت می گیرد. جهت برقراری فشار خون و خونرسانی مناسب مایع درمانی، گاهاً در صورت صلاحدید پزشک تصحیح اسید- باز، پادزهر درمانی(مثلاً کلسیم کلرید داخل وریدی در مسمومیت با داروهای مسدد کانال کلسیمی و بی کربنات سدیم در مسمومیت با ضد افسردگیهای ۳ حلقهای) و تجویز داروهای بالابرنده فشارخون نیاز میباشد.
حمایتهای پیشرفته تنفسی:
علاوه بر اقدامات اولیه تنفسی، بسیاری از مسمومین به اقدامات پیشرفته نظیر لوله گذاری داخل تراشه نیازمندند. اقدام به لوله گذاری در حالات متعددی مورد نیاز است.
لوله گذاری باکنترل تهویه تنفسی از بازگشت محتویات معده به ریه جلوگیری کرده و راهی برای ساکشن ترشحات فراهم میکند. همچنین اکسیژن رسانی و تهویه را هم امکانپذیر میسازد. اگرچه انجام لوله گذاری در مریض هوشیار مشکل بوده و میتواند صدماتی نظیر سرفه، تهوع، استفراغ، تپش قلب، افزایش فشار، کمبود اکسیژن رسانی و افزایش فشار داخل مغزی، ایجاد نماید.
بررسی:
پزشک در ابتدا باید راه هوایی بیمار را کنترل نموده تا بهترین روش را برای لوله گذاری بیخطر انتخاب نماید. در همین راستا باید به آنومالیهای تشریحی در ستون فقرات گردنی و مفصل گیجگاهی فکی توجه نمود. اگر هر گونه شکی به پایداری ستون فقرات گردنی وجود داشته باشد، باید گردن را به سرعت ثابت نمود. حفره دهانی باید از نظر وجود جسم خارجی بدقت بررسی گردد.
قبل از لوله گذاری باید تمامی اقدامات جهت جلوگیری از عوارض ناخواسته یا تاخیر طولانی در حین عملیات صورت پذیرد. یک رگ باید گرفته شود و مریض به مانیتور قلبی و پالس اکسیمتری متصل گردد. وسایل لازم جهت لوله گذاری داخل تراشهای باید فراهم گردد. قبل از استفاده از وسایل، از کفایت عملکرد صحیح آنها اطمینان حاصل نمائید. اندازه لوله داخل تراشه باید قبلاً مشخص شده باشد.
اکسیژن رسانی:
اکسیژن به مدت ۴ تا ۵ دقیقه قبل از لوله گذاری داده میشود که موجب تهویه و زدودن نیتروژن از ریهها شده و مقداری اکسیژن ذخیره را جانشین نیتروژن میکند. این اکسیژن ذخیره در حقیقت چند دقیقه آپنه را که در طی عملیات لوله گذاری ایجاد می شود را جبران میسازد.
تهویه کمکی فقط در صورتی مجاز است که مریض خود قادر به تنفس نباشد، چون موجب پرهوا شدن معده و افزایش خطر استفراغ(و متعاقباً آسپیراسیون) میگردد. در بیمارانی که قادر به تنفس میباشند باید قبل از لوله گذاری توسط ماسک صورت اکسیژن ۱۰۰% به بیمار داده شود.
لوله گذاری:
ساکشن ترشحات در زمان لوله گذاری باید سریعاً انجام گیرد. بیمار تحت لوله گذاری اورژانس غالباً معدهای پر از محتویات دارد که خطر استفراغ و لذا بازگشت محتویات معده به ریه در وی بسیار بالاست. با استفاده از تکنیک RSI و نیز فشار بر غضروف کریکوئید یا همان سیب آدم(مانورسلیک) که موجب بسته شدن مری میشود، میتوان این خطر را به حداقل رساند. اکسیژن دهی قبل از لوله گذاری و کوتاه کردن زمان انتوباسون به کمتر از ۲۰ تا ۳۰ ثانیه از هیپوکسی جلوگیری میکند.
اقدامات حمایتی مربوط به گردش خون:
مسموم غالباً در حالت افت فشار خون و یا شوک به اورژانس انتقال مییابد. حمایت قلبی- عروقی به صورت تجویز مایع، پادزهر، تصحیح آب و الکترولیت و اسید باز و تجویز داروهای تنگ کننده عروق(وازوپرسور) از اقدامات اولیه است. بسیاری از داروها و سموم ایجاد افت فشار خون مینمایند. برحسب ماده مصرف شده، افت فشار خون دلایل متفاوتی دارد.
برای مثال کاهش فشار خون میتواند ناشی از تضعیف مستقیم قدرت انقباضی عضلات قلبی(داروی کینیدین)، اختلال در مرکز قلبی-تنفسی سیستم اعصاب مرکزی(داروی کلونیدین)، از دست رفتن شدید مایع معدی- رودهای(داروهای استامینوفن، آهن، آرسنیک، ریسین و قارچها)، اتساع عروق محیطی و یا ترکیبی از این عوارض(نظیر داروهای تئوفیلین، مسدود کانال کلسیمی، آنتی دپرسانهای ۳ حلقهای) باشد. افت فشار خون همچنین میتواند ناشی از اثر ثانویه سموم(نظیر انفارکتوس قلبی ناشی از کوکائین)، ناشی از ضربه ها(نظیر ضایعات شدید ستون فقرات یا خونریزی داخلی) همراه با مسمومیت رخ دهد. پزشک باید بر مبنای داروی مصرفی و اقدامات تشخیصی مناسب علل افت فشار خون را تشخیص داده و در جهت درمان بکوشد.
مایع درمانی:
حجم مناسب داخل عروقی منجر به ایجاد خروجی مناسب قلبی میگردد. پس از مسمومیت، حجم داخل عروقی ممکن است به طور ناگهانی افت کند. این کاهش میتواند مطلق و ناشی از کاهش مستقیم حجم داخل عروقی(نظیر وجود مایع در ریه، تجمع مایع در دستگاه گوارش) یا نسبی و ناشی از اتساع عروق محیطی باشد. در هر ۲ مورد، درمان باید از طریق تجویز مایع مناسب و کافی انجام شود.
مایعات قابل استفاده متعدد میباشند؛ اگر چه “سرم نرمال سالین” و “سرم رینگر لاکتات” قابل دسترسترین و متداولترین سرم ها میباشند. در بزرگسالان cc 1000–۵۰۰ محلول با چک کردن فشار خون(و در اطفال ۱۰ تا ۲۰ سی سی به ازای هر کیلو گرم وزن) به صورت سریع داده میشود. پس از تجویز هر میزان، سیستم قلبی عروقی باید بررسی گردد. از سایر مایعات درمانی میتوان به آلبومین، پلاسما و خون کامل اشاره نمود. هر کدام از این مایعات با توجه به مکانیسم ایجاد افت فشار خون قابل استفاده هستند.
خون کامل در شرایط از دست دادن خون با ارزش است. در لیز شدن های شدید خون(نظیر تماس با آرسنیک) تعویض خون با خون کامل ممکن است لازم باشد. غالباً کفایت مایع درمانی را با افزایش فشار خون مشخص میکنند. سایر علائم بالینی بهبودی خروجی قلب شامل، رفع کبودی و طبیعی شدن زمان پرشدن مویرگی است. مایع درمانی زیاده از حد از عوارض بالقوه مایع درمانی است که غالباً در بیمارانی روی میدهد که مقادیر زیادی مایع در مدت زمان کوتاهی دریافت داشتهاند.
گرفتن شرح حال و معاینه بالینی دقیق از عملیات تشخیصی اولیه برای مسمومین است. در خصوص هر بیماری که دچار درگیری چند ارگان شده است، باید به فکر مسمومیت بود تا خلاف آن ثابت شود. هر چند علائم اولیه مسمومیت گیج کننده و مبهم است، مریض با مسمومیت حاد غالباً با کما، ضربان قلبی نامنظم، تشنج، اختلال گوارشی، ترکیبی از علائم و یا با یک علامت مراجعه میکنند، در ضمن علائم پیچیده ممکن است سرنخی برای مسمومیتی ناشناخته باشد.
برای مثال در بیماری با سابقه افسردگی که با کما، تشنج و مردمک گشاد مراجعه میکند حدس به مسمومیت با داروهای ضد افسردگی میرود. اختلالات خونی، ریوی، کلیوی و کبدی عمدتاً از عوارض تاخیری مسمومیتها هستند. بررسی بالینی در کنار شرح حال و معاینه بالینی شامل توجه به علائم مهم و اساسی مسمومیتها و بررسی نتایج آزمایشگاهی است.
شرح حال:
هدف اولیه شناسایی سم میباشد.
گاهی تشخیص آسان است نظیر کودکی نوپا که قرصهای آهن را در حضور مادر خود بلعیده است ولی گاه این تشخیص بسیار دشوار است مانند بیماری که تاریخچه سوء استفاده داروئی و یا مواد مخدر خود را مخفی میکند و یا کسی که دچار تشنجی غیر قابل انتظار میگردد.
بیمار امکان دارد ۲ اختلال مجزا داشته باشد؛ به عنوان مثال بیماری که به علت مصرف مواد مخدر دچار تصادف شده و نیز بیماری که به دلیل مسمومیت از نردبان سقوط کرده است؛ همچنین مسموم ممکن است به خاطر داشتن یک بیماری زمینهای نظیر دیابت و عوارض آن دچار مشکلاتی گردد.
معاینه فیزیکی:
معاینه فیزیکی در تشخیص مسمومیت، عامل آن و بیماری زمینهای کمک کننده است. ارزیابیهایی همچون علائم حیاتی و بررسی دستگاههای عصبی، ریوی و قلبی در مورد مسمومین بسیار حیاتی و ارزشمند است. معاینه فیزیکی سرنخی در تشخیص سموم نیز میباشد.
علائم حیاتی:
اندازه گیری درجه حرارت بدن فرد یکی از اولین اقدامات اولیه به شمار می رود؛ چرا که افزایش دما ممکن است با مصرف برخی مواد و نیز در روند بیماری رخ دهد؛ البته سرما، کاهش قند خون و نیز مسمومیت با برخی داروها از جمله خوابآورها نیز در این مورد تاثیرگذار می باشند.
کاهش ضربان قلب در مسمومیت با برخی دارو ها، همچنین در افت دمای بدن و ضربه به ستون فقرات دیده میشود. افزایش فشار خون مشخصه مسمومیت با کوکائین، آمفتامین ها و فن سیکلیدین است.
پوست:
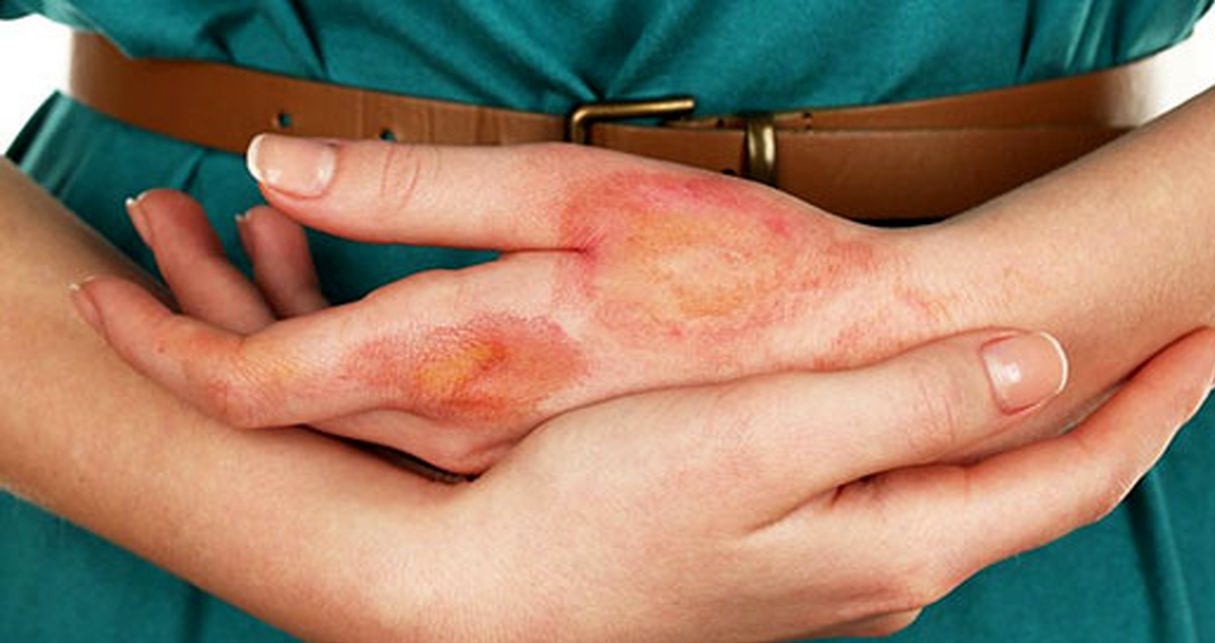
پوست باید از جهت محل تزریقات، سوختگی، کبودی و زخم بررسی شود، محل تزریقات بر روی باسن و یا سایر نقاط ممکن است از نظر دور بماند.
بر افروختگی بیمار، منجر میشود تا پزشک نسبت به واکنش آلرژیک، مسمومیت با نیاسین، تب، مسمومیت با ماهی، سندرم شوک سمی و یا واکنش دی سولفیرام- الکل حساس شود.
پتشی واکیموز(نقاط قرمز و کبودی پوست) در اختالات انعقادی، در مسمومیت با آسپرین روی میدهد. تاول ثانویه به کمبود اکسیژن پوستی یا فشار طولانی و نیز در اغلب مسمومیتهای داروهای خواب آور- مسکن و مسمومیت با منواکسیدکربن و سوختگیهای حرارتی وجود دارد. تاولها اغلب در مارگزیدگی نیز دیده میشود. ضایعات تاولی یا تورم نسج نرم ضرورت بررسی از نظر تخریب عضلات را که میتواند در کومای طولانی یا افزایش شدید دمای بدن که در مواردی نظیر سوء استفاده کوکائین روی می دهد را مطرح میسازد.
تنفس:
یکی از شایع ترین موارد مراجعه به اورژانس بیمارستان، مسمومیت با الکل است که در حین معاینه بیمار با وجود بوی خاص در زمان تنفس، این موضوع برای پزشک کاملاً روشن و واضح می گردد.
بوی میوه در”کمای ناشی از بیماری قند” قابل استشمام است. ارگانوفسفرهها بوی خاص خود را دارا میباشند. همچنین در مسمومیت با “آرسنیک”، بوئی مشابه سیر به مشام می رسد.
گوش، حلق و بینی:
در بررسی گوش، حلق و بینی میتوان به محل تزریق(گوشها) و در معاینه بینی میتوان به مصرف کوکائین پی برد.
زبان کوچک متورم و طویل در مصرف”ماری جوانا” نیز دیده میشود.
ریهها:
در مسمومیت با داروهای ضد افسردگی و مخدرها، ادم ریوی بروز مینماید. در تمام مسمومین امکان بروز پنومونی آسپیراسیون وجود دارد. استنشاق گازهای سمی صدای اضافه در ریه و عوارض ریوی ایجاد میکند. وجود هوا در پرده جنب ریه هم در بیماران ضربه به قفسه سینه دیده میشود.
قلب:
معاینه قلب و سمع صدای اضافی در فردی با سابقه اعتیاد تزریقی بیانگر”اندوکاردیت” است. ریتم آرام قلبی همراه با بلوک کامل قلبی در فردی جوان احتمال مسمومیت با داروهای مسدود کننده کانال کلسیمی(به خصوص وراپامیل) و نیز ضربان نا منظم در فردی جوان مسمومیت با کوکائین را مطرح میسازد.
شکم:
شکم تخته مانند در بیماری با سابقه گزش عنکبوت مشخصه سم بیوه سیاه است.
معاینه عصبی:
تمام مسمومین باید بدقت تحت معاینه اعصاب قرار گرفته و در شرایط کوما احتمال وجود صدمات ستون فقرات و مغز همراه با مسمومیت باید در نظر گرفته شود. معاینه سریال اعصاب کلیدی تشخیصی جهت ضایعات است.
اندام:
اندام ها از لحاظ التهاب و قرمزی ، شکستگی یا در رفتگی و نیز اختلال عروقی باید دقیقاً معاینه گردند.
بررسی علائم مهم مسمومیت:
در مسمومیت حاد معمولاً یک یا چند مورد از حالات زیر وجود دارد: کوما، ضربان نامنظم، اسیدی شدن خون، اختلال گوارشی و تشنج
کوما:
از شایعترین تظاهرات مسمومیت، کوما میباشد. اصول درمان کوما نسبتاً آسان و ساده است. بیمار کومائی باید ابتدا به امر تثبیت راه هوائی، اکسیژن رسانی مناسب، گرفتن راه وریدی با تزریق سرم مناسب و احیا(در صورت نیاز) درمان گردد.
معالجه بیمار کمائی، چه در تعیین عمق کما و بررسی صدمات و چه در فراهم آوردن مقدمهای در بررسیهای بالینی بسیار با ارزش و گرانبهاست.
مردمک:
بررسی مردمک بیمار بسیار کمک کننده است. مردمکهای ثابت با اندازه متوسط و یا یک طرفه گشاد، شک پزشک را به طرف ضایعات مغزی میبرند. مردمک ته سنجاقی در مسمومیت با مواد مخدر، کلونیدین و حشرهکشهای ارگانوفسفره، نیکوتین، مصرف قطره چشمی حاوی پیلوکارپین و نیز در صدمات پل مغزی دیده میشوند.(مردمک گشاد چندان اختصاصی نیست.)
تنفس:
بررسی تنفس بیمار بسیار مهم است. “عدم تنفس” و انواع غیر طبیعی تنفس با ضایعه مغزی ارتباط نزدیکی دارد.
ایست تنفسی در مسمومیت شایع بوده و میتواند منجر به اختلال چندارگانی در اثر کمبود اکسیژن گردد.
حرکات چشم:
اختلال در حرکات کره چشم(نظیر: از بین رفتن حرکت چشم عروسکی) در ضایعات عضوی مغز، و حرکات لرزشی چشم(نیستاگموس) در مسمومیت با فنی توئین، سیکلیدین، کاربامازپین و گاه الکل دیده میشود.
اختلال گوارشی:
علت ایجاد کننده اختلال گوارشی متعدد میباشند. مسمومیت با آهن منجر به حملات شدید و مکرر استفراغ و گاه خونریزی گوارش میشود. یکی از تظاهرات برجسته مسمومیت با فسفر، استفراغ است. تظاهر اولیه ارگانو فسفرهها مشابه به شکم حاد جراحی بوده و با کرامپهای شکمی، استفراغ و اسهال و نیز علائم عصبی شروع میشود. قارچها، سم بوتولیسم و غذا به عنوان تشخیص افتراقی باید مدنظر باشند. عوامل شیمی درمانی از علل شناخته شده اسهال-استفراغ سمی هستند.
درمان اختلال گوارش در مسمومین شامل تصحیح آب و الکترولیت و خون، ضد تهوع وریدی برای کنترل استفراغ مداوم، درمان اختصاصی مثل پادزهر درمانی(نظیر مسمومیت با آهن و ارگانو فسفره) یا درمانهای مداخلهگرانه مثل داروی شارکول خوراکی(در مسمومیت با تئوفیلین) و اقدامات حمایتی است.
تشنج:
تقریباً هر دارو یا سمی قادر به ایجاد تشنج میباشد، تشنج تاخیری در دوره بهبودی “سندرم محرومیت الکل و مواد مخدر” هم دیده میشود. در تشنج ابتدا باید به بررسی راه هوائی و اقدام به دادن اکسیژن نمود. بیماری با تشنج منفرد ساده فقط به تحت نظرگیری و اقدامات حمایتی نیاز داشته ولی در تشنج مکرر یا صرع دائم به لحاظ وخامت اوضاع، درمان سریع و تهاجمی باید صورت پذیرد. کنترل برخی تشنجها مشکل میباشد.(نظیر مسمومیت با داروی تئوفیلین) درمان استاندارد تشنج در مسمومیت با مادهای ناشناخته تجویز مقدار کامل بنزودیازپین(نظیر داروی دیازپام یا لورازپام) سپس فنی توئین میباشد.
آزمایشات پاراکلینیک:
در هر مسمومیت، مطالعات روتینی شامل آزمایشات خون، تعیین الکترولیتهای سرمی، قند، اوره، کراتینین و کلسیم، آزمایش ادرار، چک اکسیژن خون و نوار قلبی باید انجام پذیرد. چک اکسیژن در خون در بررسی اختلال تنفسی و اختلال اسید- باز به خصوص در بیمار کومائی یا تشنجی ارزشمند است.
اندازهگیری آنزیمهای کبدی اغلب برای بررسی مسمومیت استامینوفن ضروری است. در تمام زنان در سنین حاملگی باید آزمایش ادراری یا خون جهت بررسی تست حاملگی صورت پذیرد. مانیتور کردن PH ادراری در مسمومیت با آسپرین با ارزش است. ادرار بهترین نمونه برای تستهای غربالگری است. معتادان تزریقی به آزمایشات تخصصی خون نظیر HIV، هپاتیت، کشت خون جهت سپتی سمی(عفونت خون) و رابدومیولیز(تخریب عضله ها) نیازمندند.
عکس سینه برای تشخیص ادم ریوی و ذات الریه راهنمایی مناسب است. سی تی اسکن در صورت وجود صدمات زمینهای بسیار با ارزش بوده و نمونه مایع مغزی نخاعی جهت رد مننژیت در بیماران تب دار و کمائی ارزشمند است.
اقدامات اولیه در برخورد با بیمار مسموم:
شرایطی که فرد مسموم دارای وضعیت بحرانی است شامل: وجود نارسائی تنفسی، تشنج فرد مسموم، وجود کلاپس قلبی- عروقی و اغماء
اقدامات اولیه و اساسی در شرایطی که فرد مسموم دارای وضعیت بحرانی است، شامل حفاظت راه هوائی، برقراری تهویه، برقراری اکسیژناسیون، جلوگیری از آسپیراسیون(برگشت محتویات دستگاه گوارش فرد مسموم به ریه)، کنترل تشنج(در صورتی که وجود داشته باشد)، کنترل هیپوکسی(کمبود اکسیژن مسموم)، افت فشار خون(فشار خون پائین)، هیپوولومی(کاهش حجم مایعات بدن)، تصحیح اختلالات آب و الکترلیتهای، اسید و باز و اقدامات علامتی و حمایتی، رفع علت و شناسائی سم میباشد.
اقدامات اولیه و اساسی در شرایطی که فرد مسموم دارای وضعیت مسمومیت عادی است شامل: شناسایی سم، دفع سم از معده و روده، خون، رفع آلودگی از پوست و مخاط(در صورت مسمومیت از راه پوستی)، استفاده از پادزهرها مناسب ماده سمی و انجام اقدامات علامتی و حمایتی در صورت لزوم
روشهای اولیه برای شناسایی سم:
۱)گرفتن شرح حال:
پس از گرفتن شرح حال باید پاسخ به این سوالات روشن شود:
۱-بیمار با چه مادهای آلوده شده؟ ۲-چه موقع آلوده شده؟ ۳-به چه طریقی آلوده شده؟ ۴-با چه مقداری آلوده شده؟ ۵-چه اقداماتی قبل از ویزیت اولیه توسط متخصص انجام شده؟ ۶-از چه ناراحتیهایی شکایت دارد؟ ۷- مهمترین علامتهای مسمومیت فرد چیست؟ ۸-چه تصمیمی باید برای بیمار گرفته شود؟
۲)معاینات فیزیکی اولیه:
بررسی سر و گردن از نظر ضربه، توجه به اندازه تغییرات مردمکها و بررسی بو و ترشحات و خشکی دهان، توجه به علائم گوارشی، قلبی، ریوی، عصبی،خونی، پوستی، رفلکسها و توجه به علائم سایر ارگانها
۳)آزمایشات پاراکلینیکی:
باید در صورت نیاز به بررسی سم در خون، ادرار و محتویات معده پرداخت. ارزیابی تستهای کلیوی، خونی، کبدی، قلبی، ریوی، عصبی و سایر تستهای تخصصی در صورت نیاز، میتواند انجام شود.
مهمترین اقدامات اولیه که در زمان برخورد با فرد مسموم باید انجام شود:
*آلودگی پوستی:
-شستشوی پوست با آب و صابون به مدت ۱۵ تا ۲۰ دقیقه
-بررسی علائم و در صورت نیاز تجویز پادزهر
-انجام اقدامات علامتی و حمایتی
*آلودگی چشمی:
-شستشوی چشم با آب یا نرمال سالین به مدت ۱۵ تا ۲۰ دقیقه
-بررسی علائم و د رصورت نیاز تجویز پادزهر مناسب
-انجام اقدامات علامتی و حیاتی
*آلودگی استنشاقی:
-دوری از محوطه آلوده
-تجویز اکسیژن
-در صورت نیاز تجویز پادزهر مناسب
-اقدامات حیاتی و علامتی
*آلودگی خوراکی:
-خارج کردن سم از معده
-دفع سم از روده
-خنثی کردن سم از معده و روده
-دفع سم از خون
-تجویز پادزهر مناسب
-اقدامات حیاتی و علامتی
*خارج کردن سم از معده:
معمولاً تا ۴ ساعت پس از مصرف سم باید انجام گیرد که با تجویز”اپیکا” یا شستشوی معده و در صورت عدم دسترسی به آنها با خوراندن آب و تحریک حلق انجام میشود.
*اپیکا:
شربتی است بی ضرر که جهت اطفال ۱ تا ۱۰ ساله ۱۵ میلیلیتر و از سن ۱۰ سال به بالاتر ۱۵ تا ۳۰ میلیلیتر تجویز میگردد که پس از ۳۰ دقیقه سبب استفراغ میشود، در صورت عدم استفراغ میتوانید بعد از ۳۰ دقیقه دوز اولیه را تکرار کنید.
مواردی که نباید از شربت اپیکا استفاده شود:
نداشتن رفلکس، خواب آلودگی فرد، اغماء فرد مسموم، وجود تشنج در فرد مسموم، مسومیت با مواد سوزاننده، مسومیت با مواد هیدرو کربنی(نفتی)، خوردن حجم سفت و سخت توسط مسموم، مسموم کمتر از یکسال باشد، بیمار مسموم حامله باشد و نرسیدن خون به قلب به صورت حاد وجود داشته باشد.
شستشوی معده:
از لوله گشاد سوراخ دار دهانی یا لوله بینی استفاده میشود که پس از اطمینان از ورود لوله در معده هر بار حدود ۲۰۰ تا ۳۰۰ میلیلیتر آب وارد معده نموده و سپس خارج میشود. این عمل حداقل ۱۰ بار قابل تکرار است. درصورت احتمال آسپیراسیون(بازگشت محتویات به ریه) حفاظت مجاری هوائی لازم میباشد.
خوراندن آب و تحریک حلق:
در صورت عدم دسترسی به اپیکا و شستشوی معده از خوراندن آب و تحریک حلق جهت تخلیه محتویات معده استفاده میکنیم که هر بار ۲۰۰ میلیلیتر آب به فرد بالغ خورانده و با تحریک حلق(با انگشت یا لوله پلاستیکی یا دسته قاشق) او را وادار به استفراغ میکنیم. این عمل را حدود ۱۰ تا ۱۵ بار تکرار کرده تا محتویات معده کاملاً خارج گردند.
خنثی کردن سم درمعده و روده:
مهمترین عامل جاذب سموم در معده و روده ذغال فعال میباشد که بلافاصله بعد از شستشوی یا پس از تجویز اپیکا استفاده مینمائیم. دوز اولیه ۱ گرم برای هر کیلو از وزن بیمار میباشد. میتوان هر ۳ ساعت ۵ گرم برای هر کیلو وزن بیمار تکرار شود.
دفع سم از روده:
جهت دفع سریع سم یا کمپلکس ذغال با سم(ذغالی که جهت دفع سم به بیمار داده میشود به به ماده سمی میچسبد.) و جلوگیری از تشکیل توده ذغال از مسهل استفاده میکنیم. بهترین مسهلی که پیشنهاد میشود، “سوربیتول” به مقدار ۱ میلی گرم به ازای هر کیلو وزن بیمار از محلول ۷۰ % آن میباشد.
دفع سم از خون:
جهت دفع و برداشت سم از خون دیالیز صفاق، همودیالیز(شستشوی خون) و تعویض خون کمک میگیریم.
اقدامات علامتی و حمایتی:
عبارت است از برقراری و حفاظت راه هوایی، برقراری تنفس کافی، برقراری اکسیژن و گردش خون مناسب و درصورت لزوم اصلاح هیپوکسی، هیپوولمی، هیپوتانسیون و اختلال اسید و باز و اصلاح آب و الکترولیت و کنترل تشنج میباشد.